Koncept danas poznat kao PRP prvi put se pojavio u oblasti hematologije 1970-ih.Hematolozi su prije nekoliko desetljeća skovali termin PRP u pokušaju da opišu plazmu dobivenu iz broja trombocita iznad bazalnih vrijednosti u perifernoj krvi.Više od decenije kasnije, PRP se koristio u maksilofacijalnoj hirurgiji kao oblik fibrina bogatog trombocitima (PRF).Sadržaj fibrina u ovom PRP derivatu je od velike vrijednosti zbog njegovih adhezivnih i homeostatskih svojstava, dok PRP ima postojana protuupalna svojstva i stimulira proliferaciju stanica.Konačno, oko 1990-ih, PRP je postao popularan, a na kraju je tehnologija prebačena u druge medicinske oblasti.Od tada je ova pozitivna biologija opsežno proučavana i primjenjivana u liječenju različitih mišićno-koštanih ozljeda kod profesionalnih sportista, što je dodatno doprinijelo njenoj širokoj medijskoj pažnji.Osim što je efikasan u ortopediji i sportskoj medicini, PRP se koristi u oftalmologiji, ginekologiji, urologiji i kardiologiji, pedijatriji i plastičnoj hirurgiji.Poslednjih godina dermatolozi su takođe hvalili PRP zbog njegovog potencijala za lečenje čireva na koži, reviziju ožiljaka, regeneraciju tkiva, podmlađivanje kože, pa čak i gubitak kose.
S obzirom na činjenicu da je poznato da PRP direktno manipuliše procesima zarastanja i upale, kao referencu se mora uvesti kaskada zarastanja.Proces izlječenja je podijeljen u sljedeće četiri faze: hemostaza;upala;ćelijska i matriksna proliferacija i konačno remodeliranje rane.
1. Zacjeljivanje tkiva
Aktivira se kaskada zacjeljivanja tkiva, proces koji dovodi do agregacije trombocita, stvaranja ugrušaka i razvoja privremenog ekstracelularnog matriksa (ECM. Trombociti se zatim prianjaju na izloženi kolagen i ECM proteine, pokrećući prisustvo α-granula u oslobađanju Bioaktivni molekuli Trombociti sadrže niz bioaktivnih molekula, uključujući faktore rasta, hemokine i citokine, kao i pro-upalne medijatore kao što su prostaglandini, prostatski ciklin, histamin, tromboksan, serotonin i bradikinin.
Završna faza procesa zacjeljivanja ovisi o remodeliranju rane.Remodeliranje tkiva je strogo regulirano kako bi se uspostavila ravnoteža između anaboličkih i kataboličkih odgovora.Tokom ove faze, trombocitni faktor rasta (PDGF), transformirajući faktor rasta (TGF-β) i fibronektin stimulišu proliferaciju i migraciju fibroblasta, kao i sintezu komponenti ECM.Međutim, vrijeme sazrijevanja rane u velikoj mjeri ovisi o težini rane, individualnim karakteristikama i specifičnom kapacitetu zacjeljivanja ozlijeđenog tkiva, a određeni patofiziološki i metabolički faktori mogu utjecati na proces zacjeljivanja, kao što su ishemija tkiva, hipoksija, infekcija. , neravnoteža faktora rasta, pa čak i bolesti povezane s metaboličkim sindromom.
Proinflamatorno mikrookruženje koje ometa proces zarastanja.Da stvar bude komplicirana, postoji i visoka aktivnost proteaze koja inhibira prirodno djelovanje faktora rasta (GF).Osim što ima mitogena, angiogena i hemotaktička svojstva, PRP je također bogat izvor mnogih faktora rasta, biomolekula koji se mogu suprotstaviti štetnim efektima u upaljenim tkivima kontroliranjem pogoršane upale i uspostavljanjem anaboličkih stimulansa.S obzirom na ova svojstva, istraživači mogu pronaći veliki potencijal u liječenju raznih složenih ozljeda.
2. Citokin
Citokini u PRP-u igraju ključnu ulogu u manipuliranju procesima obnavljanja tkiva i regulaciji upalnih oštećenja.Protuupalni citokini su široki spektar biohemijskih molekula koji posreduju u odgovorima proupalnih citokina, uglavnom induciranih aktiviranim makrofagima.Protuupalni citokini stupaju u interakciju sa specifičnim inhibitorima citokina i rastvorljivim citokinskim receptorima kako bi modulirali upalu.Antagonisti receptora interleukina (IL)-1, IL-4, IL-10, IL-11 i IL-13 su klasifikovani kao glavni antiinflamatorni citokini.Ovisno o vrsti rane, neki citokini, kao što su interferon, faktor inhibicije leukemije, TGF-β i IL-6, mogu pokazati pro- ili protuupalno djelovanje.TNF-α, IL1 i IL-18 imaju određene citokinske receptore koji mogu inhibirati proinflamatorne efekte drugih proteina [37].IL-10 je jedan od najmoćnijih protuupalnih citokina, može smanjiti proinflamatorne citokine kao što su IL-1, IL-6 i TNF-α, i pojačano regulirati protuupalne citokine.Ovi kontraregulatorni mehanizmi igraju ključnu ulogu u proizvodnji i funkciji proinflamatornih citokina.Osim toga, određeni citokini mogu pokrenuti specifične signalne odgovore koji stimuliraju fibroblaste, koji su kritični za popravak tkiva.Upalni citokini TGFβ1, IL-1β, IL-6, IL-13 i IL-33 stimulišu fibroblaste da se diferenciraju u miofibroblaste i poboljšavaju ECM [38].Zauzvrat, fibroblasti luče citokine TGF-β, IL-1β, IL-33, CXC i CC hemokine, koji promovišu proinflamatorne odgovore aktiviranjem i regrutacijom imunoloških ćelija kao što su makrofagi.Ove upalne ćelije imaju višestruku ulogu na mjestu rane, prvenstveno promicanjem čišćenja rane – kao i biosinteze hemokina, metabolita i faktora rasta, koji su neophodni za remodeliranje novog tkiva.Stoga, citokini prisutni u PRP-u igraju važnu ulogu u stimulaciji imunoloških odgovora posredovanih tipom stanica, pokrećući rješavanje upalne faze.U stvari, neki istraživači su ovaj proces nazvali "regenerativna upala", sugerirajući da je upalna faza, uprkos uznemirenosti pacijenata, kritičan korak neophodan da proces popravke tkiva dođe do uspješnog zaključka, s obzirom na epigenetičke mehanizme pomoću kojih upalni signali potiču ćelijski plastičnost.
3. Fibrin
Trombociti nose nekoliko faktora vezanih za fibrinolitički sistem koji mogu povećati ili smanjiti fibrinolitički odgovor.Vremenski odnos i relativni doprinos hematoloških komponenti i funkcije trombocita u razgradnji ugruška ostaje pitanje vrijedno opsežne rasprave u zajednici.U literaturi su predstavljene mnoge studije koje se fokusiraju samo na trombocite, koji su poznati po svojoj sposobnosti da utiču na proces zarastanja.Uprkos brojnim izvanrednim studijama, utvrđeno je da i druge hematološke komponente, kao što su faktori koagulacije i fibrinolitički sistem, daju važan doprinos efikasnoj sanaciji rana.Po definiciji, fibrinoliza je složen biološki proces koji se oslanja na aktivaciju određenih enzima kako bi se olakšala razgradnja fibrina.Drugi autori sugerirali su fibrinolitički odgovor da proizvodi razgradnje fibrina (fdp) zapravo mogu biti molekularni agensi odgovorni za stimulaciju popravke tkiva, niz važnih bioloških događaja prije taloženja fibrina i uklanjanja iz angiogeneze, što je neophodno za zacjeljivanje rana.Formiranje ugruška nakon ozljede djeluje kao zaštitni sloj koji štiti tkivo od gubitka krvi, invazije mikrobnih agenasa, a također pruža privremeni matriks kroz koji ćelije mogu migrirati tijekom popravka.Ugrušak nastaje zbog cijepanja fibrinogena serinskim proteazama i agregacijom trombocita u umreženoj fibrinskoj fibroznoj mreži.Ova reakcija pokreće polimerizaciju fibrinskih monomera, glavni događaj u stvaranju krvnih ugrušaka.Ugrušci također mogu djelovati kao rezervoari za citokine i faktore rasta, koji se oslobađaju degranulacijom aktiviranih trombocita.Fibrinolitički sistem je strogo reguliran plazminom i igra ključnu ulogu u promoviranju migracije stanica, bioraspoloživosti faktora rasta i regulaciji drugih proteaznih sistema uključenih u upalu i regeneraciju tkiva.Poznato je da su ključne komponente u fibrinolizi, kao što su receptor aktivatora plazminogena urokinaze (uPAR) i inhibitor aktivatora plazminogena-1 (PAI-1) eksprimirane u mezenhimalnim matičnim ćelijama (MSC), specijalizovanom tipu ćelija neophodnom za uspješno zacjeljivanje rana.
4. Migracija ćelija
Aktivacija plazminogena putem uPA-uPAR asocijacije je proces koji potiče migraciju upalnih stanica jer pojačava ekstracelularnu proteolizu.Budući da uPAR nema transmembranske i intracelularne domene, proteinu su potrebni ko-receptori kao što su integrini i vitreini za regulaciju migracije stanica.Nadalje, vezivanje uPA-uPAR rezultiralo je povećanim afinitetom uPAR-a za konneksine i integrine staklastog tijela, promovirajući ćelijsku adheziju.Inhibitor aktivatora plazminogena-1 (PAI-1) zauzvrat odvaja ćelije, uništavajući upar-vitrein i integrin- kada se veže za uPA kompleksa uPA-upar-integrin na površini ćelije. Interakcija staklenih voksela.
U kontekstu regenerativne medicine, mezenhimalne matične stanice se mobiliziraju iz koštane srži u kontekstu teškog oštećenja organa i stoga se mogu naći u cirkulaciji pacijenata s višestrukim prijelomima.Međutim, u određenim okolnostima, kao što su zatajenje bubrega u završnoj fazi, zatajenje jetre u završnoj fazi, ili tokom početka odbacivanja nakon transplantacije srca, ove stanice se možda neće moći otkriti u krvi [66].Zanimljivo je da se ove mezenhimalne (stromalne) progenitorne ćelije ljudske koštane srži ne mogu otkriti u krvi zdravih osoba [67].Uloga uPAR-a u mobilizaciji mezenhimalnih matičnih stanica koštane srži također je ranije bila predložena, slično onome što se događa u mobilizaciji hematopoetskih matičnih stanica (HSC).Varabaneni i dr.Rezultati su pokazali da je upotreba faktora koji stimulira koloniju granulocita kod miševa s nedostatkom uPAR uzrokovala neuspjeh MSC-a, ponovo pojačavajući potpornu ulogu fibrinolitičkog sistema u migraciji stanica.Dalja istraživanja su također pokazala da glikozilfosfatidilinozitol usidreni uPA receptori reguliraju adheziju, migraciju, proliferaciju i diferencijaciju aktiviranjem određenih intracelularnih signalnih puteva, kao što slijedi: pro-survival fosfatidilinozitol 4,5-bisfosfat/Akt signalni put i 3-kininski put i adheziona kinaza (FAK).
MSC su pokazali dalju važnost u kontekstu zacjeljivanja rana.Na primjer, miševi s nedostatkom plazminogena pokazali su ozbiljna kašnjenja u događajima zacjeljivanja rana, što sugerira da je plazmin kritično uključen u ovaj proces.Kod ljudi, gubitak plazmina također može dovesti do komplikacija zacjeljivanja rana.Poremećaj protoka krvi može značajno inhibirati regeneraciju tkiva, što objašnjava zašto su ovi regenerativni procesi izazovniji kod dijabetičara.
5. Monociti i sistemi regeneracije
Prema literaturi, dosta se raspravlja o ulozi monocita u zacjeljivanju rana.Makrofagi su uglavnom izvedeni iz krvnih monocita i igraju važnu ulogu u regenerativnoj medicini [81].Budući da neutrofili luče IL-4, IL-1, IL-6 i TNF-a, ove ćelije obično prodiru u mjesto rane otprilike 24-48 sati nakon ozljede.Trombociti oslobađaju trombin i trombocitni faktor 4 (PF4), dva hemokina koji potiču regrutaciju monocita i njihovu diferencijaciju u makrofage i dendritske ćelije.Upečatljiva karakteristika makrofaga je njihova plastičnost, odnosno njihova sposobnost da mijenjaju fenotipove i transdiferenciraju se u druge tipove stanica kao što su endotelne ćelije, koje naknadno pokazuju različite funkcije kao odgovor na različite biohemijske stimuluse u mikrookruženju rane.Upalne stanice izražavaju dva glavna fenotipa, M1 ili M2, ovisno o lokalnom molekularnom signalu koji je izvor stimulusa.M1 makrofagi su inducirani mikrobnim agensima i stoga imaju više proinflamatornih efekata.Nasuprot tome, M2 makrofagi se tipično stvaraju odgovorom tipa 2 i imaju protuupalna svojstva, koja se tipično karakteriziraju povećanjem IL-4, IL-5, IL-9 i IL-13.Takođe je uključen u obnavljanje tkiva kroz proizvodnju faktora rasta.Prelazak sa M1 na M2 izoforme je uglavnom vođen kasnijim fazama zarastanja rana, gde M1 makrofagi pokreću apoptozu neutrofila i iniciraju čišćenje ovih ćelija).Fagocitoza neutrofilima aktivira lanac događaja u kojima je proizvodnja citokina isključena, polarizirajući makrofage i oslobađajući TGF-β1.Ovaj faktor rasta je ključni regulator diferencijacije miofibroblasta i kontrakcije rane, omogućavajući rješavanje upale i pokretanje proliferativne faze u kaskadi zacjeljivanja [57].Drugi visoko srodni protein uključen u ćelijske procese je serin (SG).Utvrđeno je da je ovaj granulan izlučen hematopoetskim ćelijama neophodan za skladištenje izlučenih proteina u specifičnim imunim ćelijama, kao što su mastociti, neutrofili i citotoksični T limfociti.Dok mnoge nehematopoetske stanice također sintetiziraju serotonin, sve upalne stanice proizvode velike količine ovog proteina i pohranjuju ga u granule za dalju interakciju s drugim inflamatornim medijatorima, uključujući proteaze, citokine, hemokine i faktor rasta.Čini se da su negativno nabijeni lanci glikozaminoglikana (GAG) u SG kritični za homeostazu sekretornih granula, jer se mogu vezati za i olakšati skladištenje značajno nabijenih komponenti granula na način specifičan za ćeliju, protein i GAG lanac.Što se tiče njihove uključenosti u PRP, Woulfe i kolege su ranije pokazali da je nedostatak SG snažno povezan sa izmijenjenom morfologijom trombocita;defekti trombocitnog faktora 4, beta-tromglobulina i skladištenja PDGF-a u trombocitima;slaba agregacija i sekrecija trombocita in vitro i tromboza in vivo formiraju defekte.Istraživači su stoga zaključili da se čini da je ovaj proteoglikan glavni regulator tromboze.
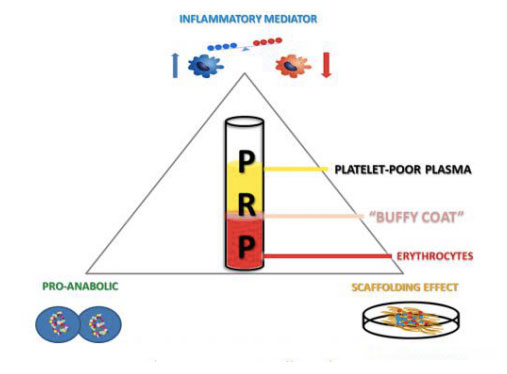
Proizvodi bogati trombocitima mogu se dobiti prikupljanjem i centrifugiranjem pune krvi pojedinca, odvajanjem smjese u različite slojeve koji sadrže plazmu, trombocite, leukocite i leukocite.Kada su koncentracije trombocita veće od bazalnih vrijednosti, rast kostiju i mekog tkiva može se ubrzati uz minimalne nuspojave.Primjena autolognih PRP proizvoda je relativno nova biotehnologija koja nastavlja da pokazuje obećavajuće rezultate u stimulaciji i poboljšanom zacjeljivanju različitih ozljeda tkiva.Efikasnost ovog alternativnog terapijskog pristupa može se pripisati lokalnoj primjeni širokog spektra faktora rasta i proteina, oponašajući i podržavajući fiziološko zacjeljivanje rana i procese popravke tkiva.Štaviše, fibrinolitički sistem očigledno ima važan uticaj na ukupnu popravku tkiva.Pored svoje sposobnosti da mijenja ćelijsko regrutiranje upalnih stanica i mezenhimalnih matičnih stanica, modulira proteolitičku aktivnost u područjima zacjeljivanja rana i tokom regeneracije mezodermalnih tkiva uključujući kosti, hrskavicu i mišiće, te je stoga ključna u komponenti mišićno-skeletne medicine.
Ubrzavanje zacjeljivanja je vrlo tražen cilj od strane mnogih profesionalaca u medicinskom području, a PRP predstavlja pozitivno biološko sredstvo koje i dalje nudi obećavajuće razvoje u stimulaciji i dobro koordiniranom tandemu regenerativnih događaja.Međutim, kako ovo terapeutsko sredstvo ostaje složeno, posebno jer oslobađa bezbroj bioaktivnih faktora i njihovih različitih mehanizama interakcije i signalnih efekata, potrebna su daljnja istraživanja.
(Sadržaj ovog članka se ponovo štampa, a mi ne dajemo nikakvu izričitu ili impliciranu garanciju za tačnost, pouzdanost ili potpunost sadržaja sadržanog u ovom članku, i nismo odgovorni za mišljenja u ovom članku, molimo da razumete.)
Vrijeme objave: Jul-19-2022