Moderni PRP: “Klinički PRP”
U proteklih 10 godina shema liječenja PRP-a je doživjela velike promjene.Kroz eksperimentalna i klinička istraživanja, sada imamo bolje razumijevanje trombocita i druge fiziologije ćelija.Osim toga, nekoliko visokokvalitetnih sistematskih procjena, meta-analiza i randomiziranih kontroliranih ispitivanja pokazalo je djelotvornost PRP biotehnologije u mnogim medicinskim poljima, uključujući dermatologiju, kardiohirurgiju, plastičnu kirurgiju, ortopedsku hirurgiju, upravljanje boli, bolesti kičme i sportsku medicinu. .
Trenutna karakteristika PRP-a je njegova apsolutna koncentracija trombocita, koja se mijenja od početne definicije PRP-a (uključujući koncentraciju trombocita veću od početne vrijednosti) na više od 1 × 10 6/µ L ili oko 5 puta od minimalne koncentracije trombocita u trombocitima od osnovna linija.U opširnom pregledu Fadadua et al.Procijenjena su 33 PRP sistema i protokola.Broj trombocita u konačnom PRP preparatu koji proizvodi neki od ovih sistema je niži od broja u punoj krvi.Izvijestili su da se faktor trombocita PRP-a povećao na samo 0,52 sa kompletom za jednostruko okretanje (Selphyl®).Nasuprot tome, EmCyte Genesis PurePRPII® sa dvostrukom rotacijom Koncentracija trombocita koju proizvodi uređaj je najveća (1,6 × 10 6 /µL).
Očigledno, in vitro i životinjske metode nisu idealno istraživačko okruženje za uspješnu transformaciju u kliničku praksu.Slično, studija poređenja uređaja ne podržava tu odluku, jer pokazuju da je koncentracija trombocita između PRP uređaja vrlo različita.Srećom, kroz tehnologiju i analizu zasnovanu na proteomici, možemo povećati naše razumijevanje ćelijskih funkcija u PRP-u koje utječu na rezultate liječenja.Prije postizanja konsenzusa o standardiziranim PRP preparatima i formulacijama, PRP bi trebao slijediti kliničke PRP formulacije kako bi promovirao značajne mehanizme popravke tkiva i progresivne kliničke rezultate.
Klinička PRP formula
Trenutno je efikasan klinički PRP (C-PRP) okarakterisan kao složena kompozicija autolognih višećelijskih komponenti u plazmi male zapremine dobijene iz dela periferne krvi nakon centrifugiranja.Nakon centrifugiranja, PRP i njegove netrombocitne ćelijske komponente mogu se izdvojiti iz uređaja za koncentriranje prema različitim gustoćama ćelija (od kojih je gustina trombocita najniža).
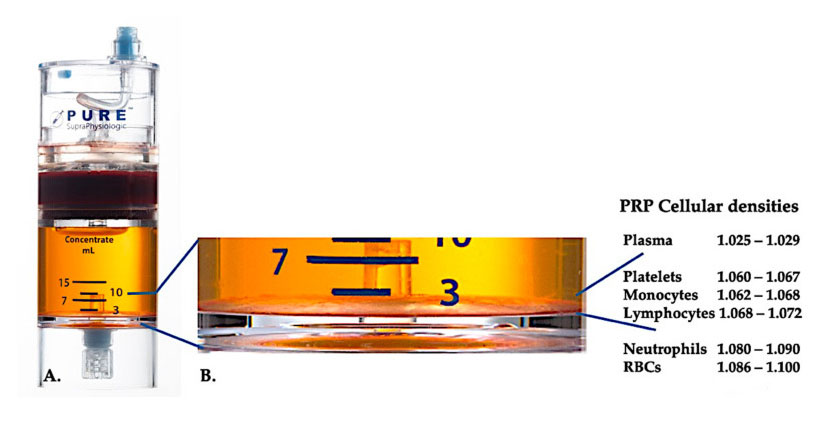
Upotreba PurePRP-SP ® Oprema za odvajanje gustine ćelija (EmCyte Corporation, Fort Myers, FL, SAD) korišćena je za punu krv nakon dve procedure centrifugiranja.Nakon prvog procesa centrifugiranja, cijela krvna komponenta je razdvojena na dva osnovna sloja, suspenziju trombocita (posne) plazme i sloj crvenih krvnih zrnaca.U A, drugi korak centrifugiranja je završen.Stvarni volumen PRP-a može se izdvojiti za primjenu kod pacijenata.Uvećanje u B pokazuje da na dnu opreme postoji organizovani višekomponentni smeđi sloj sedimentacije eritrocita (predstavljen plavom linijom), koji sadrži visoke koncentracije trombocita, monocita i limfocita, na osnovu gradijenta gustine.U ovom primjeru, prema protokolu pripreme C-PRP sa lošim neutrofilima, minimalni procenat neutrofila (<0,3%) i eritrocita (<0,1%) će biti ekstrahovan.
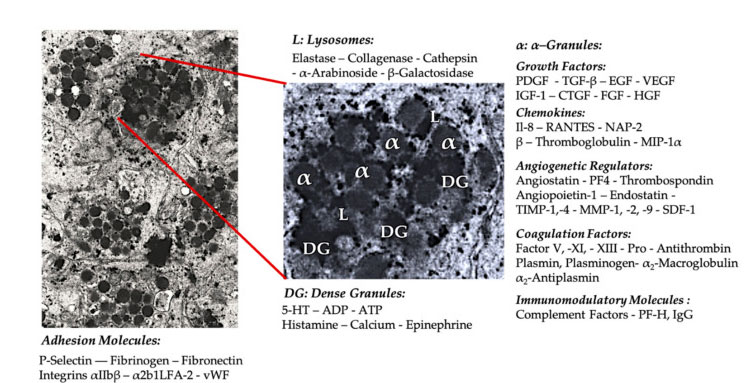
Granule trombocita
U ranoj kliničkoj primjeni PRP-a, α- Granule su najčešće citirana unutrašnja struktura trombocita, jer sadrže faktore koagulacije, veliki broj PDGF i angiogenih regulatora, ali imaju malu trombogenu funkciju.Ostali faktori uključuju manje poznate komponente hemokina i citokina, kao što su faktor trombocita 4 (PF4), osnovni protein prije trombocita, P-selektin (aktivator integrina) i hemokin RANTES (reguliran aktivacijom, ekspresijom normalnih T stanica i vjerovatno izlučivanje).Ukupna funkcija ovih specifičnih komponenti granula trombocita je da regrutuju i aktiviraju druge imune ćelije ili induciraju upalu endotelnih ćelija.
Guste granularne komponente kao što su ADP, serotonin, polifosfat, histamin i adrenalin se implicitnije koriste kao regulatori aktivacije trombocita i tromboze.Što je najvažnije, mnogi od ovih elemenata imaju funkciju modifikacije imunoloških stanica.ADP trombocita prepoznaje P2Y12ADP receptor na dendritskim ćelijama (DC), čime se povećava endocitoza antigena.DC (ćelija koja predstavlja antigen) je veoma važna za pokretanje imunološkog odgovora T ćelija i kontrolu zaštitnog imunološkog odgovora, koji povezuje urođeni imuni sistem i adaptivni imuni sistem.Osim toga, adenozin trifosfat trombocita (ATP) šalje signale kroz T ćelijski receptor P2X7, što dovodi do povećane diferencijacije CD4 T pomoćnih ćelija u proinflamatorne T pomoćne 17 (Th17) ćelije.Druge komponente granula guste trombocita (kao što su glutamat i serotonin) induciraju migraciju T ćelija i povećavaju diferencijaciju monocita u DC, respektivno.U PRP-u, ovi imunomodulatori dobiveni iz gustih čestica su visoko obogaćeni i imaju značajne imunološke funkcije.
Broj direktnih i indirektnih potencijalnih interakcija između trombocita i drugih (receptorskih) stanica je velik.Stoga, primjena PRP-a u okruženju lokalnog patološkog tkiva može izazvati različite upalne efekte.
Koncentracija trombocita
C-PRP bi trebao sadržavati kliničke doze koncentriranih trombocita kako bi proizveo korisne terapeutske učinke.Trombociti u C-PRP bi trebali stimulirati proliferaciju stanica, sintezu mezenhimskih i neurotrofnih faktora, promovirati migraciju hemotaktičkih stanica i stimulirati imunoregulatornu aktivnost, kao što je prikazano na slici.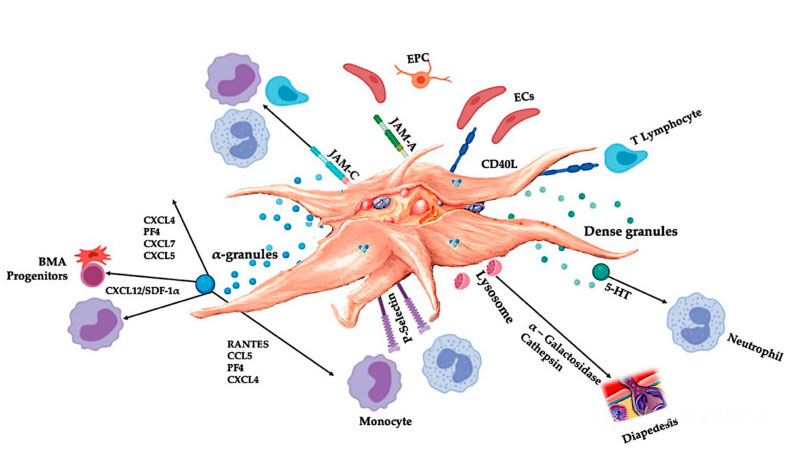
Aktivirani trombociti, oslobađanje PGF-a i adhezionih molekula posreduju u raznim ćelijskim interakcijama: kemotaksu, ćelijsku adheziju, migraciju i ćelijsku diferencijaciju, te reguliraju imunološke regulatorne aktivnosti.Ove interakcije ćelija trombocita doprinose angiogenezi i inflamatornoj aktivnosti i na kraju stimulišu proces popravke tkiva.Skraćenice: BMA: aspirat koštane srži, EPC: endotelne progenitorne ćelije, EC: endotelne ćelije, 5-HT: 5-hidroksitriptamin, RANTES: aktivirana regulacija normalne ekspresije T ćelija i pretpostavljene sekrecije, JAM: junction adhezioni tip molekula, cluster CD40L 40 ligand, SDF-1 α: Faktor-1 α izveden iz stromalnih ćelija, CXCL: hemokinski (CXC motiv) ligand, PF4: faktor trombocita 4. Adaptirano od Everts et al.
Marx je bio prva osoba koja je dokazala da je zarastanje kostiju i mekog tkiva bilo poboljšano, a minimalni broj trombocita bio je 1 × 10 6 /µL. Ovi rezultati su potvrđeni u studiji lumbalne fuzije kroz intervertebralni foramen, kada je doza trombocita bila veća od 1,3 × Pri 106 trombocita/µL, ova studija je pokazala više fuzije.Pored toga, Giusti et al.Otkriveno 1,5 × Mehanizam popravke tkiva u dozi od 109 zahtijeva trombocite/mL da induciraju funkcionalnu angiogenezu kroz aktivnost endotelnih stanica.U potonjoj studiji, veće koncentracije su smanjile potencijal angiogeneze trombocita u i oko folikula.Osim toga, raniji podaci su pokazali da bi doza PRP-a također utjecala na rezultate liječenja.Stoga, kako bi se značajno inducirala reakcija angiogeneze i stimulirala ćelijska proliferacija i migracija stanica, C-PRP bi trebao sadržavati najmanje 7,5 u bočici za PRP od 5 mL × 10 9 može isporučiti trombocite.
Osim ovisnosti o dozi, čini se da je učinak PRP-a na aktivnost stanica jako ovisan o vremenu.Sophie et al.Ovi rezultati sugeriraju da kratkotrajno izlaganje lizatima ljudskih trombocita može stimulirati proliferaciju koštanih stanica i kemotaksiju.Naprotiv, dugotrajna izloženost PRP-u će dovesti do nižih nivoa alkalne fosfataze i stvaranja minerala.
Crvena krvna zrnca
Crvena krvna zrnca su odgovorna za transport kisika do tkiva i prijenos ugljičnog dioksida iz tkiva u pluća.Oni nemaju jezgro i sastoje se od molekula hema koji se vezuju za proteine.Komponente željeza i hema u crvenim krvnim stanicama potiču kombinaciju kisika i ugljičnog dioksida.Općenito, životni ciklus crvenih krvnih zrnaca je oko 120 dana.Makrofagi ih uklanjaju iz cirkulacije kroz proces koji se naziva starenje eritrocita.Crvena krvna zrnca u PRP uzorcima mogu biti oštećena u uvjetima smicanja (na primjer, operacija krvarenja iz cijele krvi, imunološki posredovan proces, oksidativni stres ili neadekvatna šema koncentracije PRP-a).Zbog toga se membrana eritrocita raspada i oslobađa toksični hemoglobin (Hb), mjereno hemoglobinom bez plazme (PFH), hemom i željezom.].PFH i njegovi produkti razgradnje (hem i željezo) zajedno dovode do štetnog i citotoksičnog djelovanja na tkiva, što dovodi do oksidativnog stresa, gubitka dušikovog oksida, aktivacije upalnih puteva i imunosupresije.Ovi efekti će na kraju dovesti do poremećaja mikrocirkulacije, lokalne vazokonstrikcije i vaskularne ozljede, kao i ozbiljnog oštećenja tkiva.
Najvažnije je da kada se eritrociti koji sadrže C-PRP isporuče u tkivo, to će izazvati lokalnu reakciju zvanu eriptoza, koja će pokrenuti oslobađanje efikasnog inhibitora migracije citokina i makrofaga.Ovaj citokin inhibira migraciju monocita i makrofaga.Ispoljava snažne pro-upalne signale u okolna tkiva, inhibira migraciju matičnih stanica i proliferaciju fibroblasta i dovodi do značajne lokalne disfunkcije stanica.Stoga je važno ograničiti kontaminaciju RBC u PRP preparatima.Osim toga, nikada nije utvrđena uloga crvenih krvnih stanica u regeneraciji tkiva.Adekvatnim C-PRP centrifugiranjem i procesom pripreme obično se smanjuje ili čak eliminira prisustvo crvenih krvnih zrnaca, čime se izbjegavaju štetne posljedice hemolize i policitemije.
Leukociti u C-PRP
Prisustvo bijelih krvnih zrnaca u PRP preparatima zavisi od opreme za tretman i šeme pripreme.U PRP opremi zasnovanoj na plazmi, bijela krvna zrnca su potpuno eliminirana;Međutim, bela krvna zrnca su bila značajno koncentrirana u PRP preparatu smeđeg sloja sedimentacije eritrocita.Zbog svojih imunoloških i odbrambenih mehanizama domaćina, bela krvna zrnca uvelike utiču na unutrašnju biologiju akutnih i hroničnih stanja tkiva.O ovim karakteristikama će se dalje govoriti u nastavku.Stoga, prisustvo specifičnih leukocita u C-PRP može uzrokovati značajne ćelijske i tkivne efekte.Konkretnije, različiti PRP sistemi smeđe-žutog sloja sedimentacije eritrocita koriste različite šeme pripreme, čime se proizvode različiti udjeli neutrofila, limfocita i monocita u PRP-u.Eozinofili i bazofili se ne mogu mjeriti u PRP preparatima jer su njihove stanične membrane previše krhke da izdrže centrifugalne procesne sile.
Neutrofili
Neutrofili su esencijalni leukociti na mnogim putevima izlječenja.Ovi putevi se kombiniraju s antimikrobnim proteinima prisutnim u trombocitima kako bi formirali gustu barijeru protiv invazivnih patogena.Postojanje neutrofila određuje se prema ciljanom tretmanu C-PRP.Povećani nivoi upale tkiva mogu biti potrebni u PRP bioterapiji za kroničnu njegu rana ili u primjenama koje imaju za cilj rast ili zacjeljivanje kostiju.Važno je da su dodatne funkcije neutrofila pronađene u nekoliko modela, naglašavajući njihovu ulogu u angiogenezi i obnavljanju tkiva.Međutim, neutrofili također mogu uzrokovati štetne efekte, tako da nisu prikladni za neke primjene.Zhou i Wang su dokazali da upotreba PRP-a bogatog neutrofilima može dovesti do povećanja omjera kolagena tipa III i kolagena tipa I, čime se pogoršava fibroza i smanjuje čvrstoća tetiva.Druge štetne karakteristike posredovane neutrofilima su oslobađanje upalnih citokina i matriksnih metaloproteinaza (MMP), koje mogu potaknuti upalu i katabolizam kada se primjenjuju na tkiva.
Leukomonocit
U C-PRP, mononuklearni T i B limfociti su koncentrisaniji od bilo koje druge bijele krvne stanice.Oni su usko povezani sa ćelijski posredovanim citotoksičnim adaptivnim imunitetom.Limfociti mogu pokrenuti ćelijske reakcije da se bore protiv infekcije i prilagode se napadačima.Osim toga, citokini izvedeni iz T-limfocita (interferon-γ [IFN-γ] i interleukin-4 (IL-4) pojačavaju polarizaciju makrofaga. Verassar et al. Dokazano je da konvencionalni T limfociti mogu indirektno promovirati zacjeljivanje tkiva u mišji model regulacijom diferencijacije monocita i makrofaga.
Monocit – multipotentna popravna ćelija
Prema korištenom uređaju za pripremu PRP-a, monociti mogu stršiti ili ne postojati u bočici za PRP tretman.Nažalost, njihova izvedba i sposobnost regeneracije rijetko se raspravlja u literaturi.Zbog toga se monocitima posvećuje malo pažnje u načinu pripreme ili finalnoj formuli.Grupa monocita je heterogena, potiče iz progenitornih ćelija u koštanoj srži i transportuje se do perifernih tkiva putem hematopoetskih matičnih ćelija prema stimulaciji mikrookruženja.Tokom homeostaze i upale, cirkulirajući monociti napuštaju krvotok i regrutiraju se u ozlijeđena ili degradirana tkiva.Mogu djelovati kao makrofagi (M Φ) Efektorske ćelije ili progenitorne ćelije.Monociti, makrofagi i dendritične ćelije predstavljaju mononuklearni fagocitni sistem (MPS). Tipična karakteristika MPS-a je plastičnost njegovog obrasca ekspresije gena i funkcionalno preklapanje između ovih tipova ćelija.U degeneriranim tkivima, rezidentni makrofagi, lokalno djelujući faktori rasta, proinflamatorni citokini, apoptotičke ili nekrotične stanice i mikrobni proizvodi pokreću monocite da se diferenciraju u MPS ćelijske grupe.Pretpostavimo da kada se C-PRP koji sadrži monocite visokog prinosa ubrizga u lokalno mikrookruženje bolesti, monociti će se vjerovatno diferencirati u M Φ kako bi izazvali velike promjene ćelija.
Od monocita do M Φ U procesu transformacije specifičan M Φ fenotip.U poslednjih deset godina razvijen je model koji integriše M Φ Složeni mehanizam aktivacije je opisan kao polarizacija dva suprotna stanja: M Φ fenotip 1 (M Φ 1, klasična aktivacija) i M Φ fenotip 2 (M Φ 2, alternativno aktiviranje).M Φ 1 karakteriše inflamatorna sekrecija citokina (IFN-γ) i azot oksid za proizvodnju efikasnog mehanizma ubijanja patogena.M Φ Fenotip također proizvodi vaskularni endotelni faktor rasta (VEGF) i faktor rasta fibroblasta (FGF).M Φ Fenotip se sastoji od antiinflamatornih ćelija sa visokom fagocitozom.M Φ 2 Proizvode komponente ekstracelularnog matriksa, angiogenezu i hemokine, i interleukin 10 (IL-10).Osim odbrane od patogena, M Φ također može smanjiti upalu i podstaći popravak tkiva.Važno je napomenuti da je M Φ 2 podijeljen na M in vitro Φ 2a、M Φ 2b i M Φ 2. Zavisi od stimulusa.In vivo prevođenje ovih podtipova je teško jer tkivo može sadržavati mješovite M Φ grupe.Zanimljivo je da se na osnovu lokalnih signala iz okoline i nivoa IL-4, proinflamatorni M Φ 1 može pretvoriti u podsticanje popravke M Φ 2。 Iz ovih podataka, razumno je pretpostaviti da postoje visoke koncentracije monocita i M Φ C-PRP preparata. mogu doprinijeti boljem obnavljanju tkiva jer imaju protuupalno obnavljanje tkiva i sposobnost prijenosa ćelijskog signala.
Zbunjena definicija frakcije bijelih krvnih zrnaca u PRP-u
Prisustvo bijelih krvnih zrnaca u bocama za PRP tretman ovisi o uređaju za pripremu PRP-a i može imati značajne razlike.Postoji mnogo sporova oko postojanja leukocita i njihovog doprinosa različitim sub-PRP proizvodima (kao što su PRGF, P-PRP, LP-PRP, LR-PRP, P-PRF i L-PRF) U nedavnom pregledu, šest nasumično odabranih kontrolisane studije (nivo dokaza 1) i tri prospektivne komparativne studije (nivo dokaza 2) uključivale su 1055 pacijenata, što ukazuje da su LR-PRP i LP-PRP imali sličnu sigurnost.Autor je zaključio da nuspojava PRP-a možda nije direktno povezana s koncentracijom bijelih krvnih stanica.U drugoj studiji, LR-PRP nije promijenio inflamatorni interleukin (IL-1) u OA koljenu β、 IL-6, IL-8 i IL-17).Ovi rezultati podržavaju gledište da uloga leukocita u biološkoj aktivnosti PRP in vivo može proizaći iz preslušavanja između trombocita i leukocita.Ova interakcija može promovirati biosintezu drugih faktora (kao što je lipoksigen), koji mogu neutralizirati ili promovirati regresiju upale.Nakon početnog oslobađanja upalnih molekula (arahidonska kiselina, leukotrien i prostaglandin), lipoksigen A4 se oslobađa iz aktiviranih trombocita kako bi se spriječila aktivacija neutrofila.U ovom okruženju M Φ fenotip sa M Φ 1 prelazi na M Φ 2。 Osim toga, sve je više dokaza da se mononuklearne ćelije koje cirkuliraju mogu diferencirati u različite nefagocitne tipove ćelija zbog svoje pluripotentnosti.
Vrsta PRP-a će uticati na kulturu MSC-a.U poređenju sa čistim PRP ili PPP uzorcima, LR-PRP može izazvati značajno veću proliferaciju MSC-ova dobijenih iz koštane srži (BMMSC), sa bržim oslobađanjem i boljom biološkom aktivnošću PGF.Sve ove karakteristike su pogodne za dodavanje monocita u bočicu za PRP tretman i prepoznavanje njihove imunomodulatorne sposobnosti i potencijala diferencijacije.
Kongenitalna i adaptivna imunološka regulacija PRP-a
Najpoznatija fiziološka funkcija trombocita je kontrola krvarenja.Akumuliraju se na mjestu oštećenja tkiva i oštećenih krvnih sudova.Ovi događaji su uzrokovani ekspresijom integrina i selektina koji stimuliraju adheziju i agregaciju trombocita.Oštećeni endotel dodatno otežava ovaj proces, a izloženi kolagen i drugi proteini subendotelnog matriksa potiču dubinsku aktivaciju trombocita.U ovim slučajevima je dokazana značajna uloga interakcije između von Willebrand faktora (vWF) i glikoproteina (GP), posebno GP-Ib.Nakon aktivacije trombocita, trombocitni α-、 Gusti, lizozomi i T-granule regulišu egzocitozu i oslobađaju svoj sadržaj u ekstracelularno okruženje.
Molekul adhezije trombocita
Da bismo bolje razumjeli ulogu PRP-a u upalnim tkivima i trombocitima u imunološkom odgovoru, trebali bismo razumjeti kako različiti površinski receptori trombocita (integrini) i molekuli adhezije spojeva (JAM) i interakcije stanica mogu pokrenuti kritične procese u urođenom i adaptivnom imunitetu.
Integrini su molekuli adhezije na površini ćelije koji se nalaze u različitim tipovima ćelija i izraženi su u velikim količinama na trombocitima.Integrini uključuju a5b1, a6b1, a2b1 LFA-2, (GPIa/IIa) i aIIbb3 (GPIIb/IIIa).Obično postoje u statičkom stanju i stanju niskog afiniteta.Nakon aktivacije prelaze u stanje visokog afiniteta vezanja liganda.Integrini imaju različite funkcije na trombocitima i učestvuju u interakciji trombocita s nekoliko vrsta bijelih krvnih stanica, endotelnih stanica i ekstracelularnog matriksa.Pored toga, GP-Ib-V-IX kompleks se eksprimira na membrani trombocita i glavni je receptor za vezivanje sa von vWF.Ova interakcija posreduje u početnom kontaktu između trombocita i izloženih subendotelnih struktura.Integrin trombocita i GP kompleks povezani su sa različitim upalnim procesima i igraju važnu ulogu u formiranju trombocitno-leukocitnog kompleksa.Konkretno, integrin aIIbb3 je neophodan za formiranje stabilnog kompleksa kombinovanjem fibrinogena sa receptorom antigena makrofaga 1 (Mac-1) na neutrofilima.
Trombociti, neutrofili i vaskularne endotelne ćelije izražavaju specifične stanične adhezione molekule, zvane selektin.U upalnim stanjima, trombociti eksprimiraju P-selektin i neutrofilni L-selektin.Nakon aktivacije trombocita, P-selektin se može vezati za ligand PSGL-1 koji postoji na neutrofilima i monocitima.Osim toga, vezivanje PSGL-1 inicira intracelularnu signalnu kaskadnu reakciju, koja aktivira neutrofile preko neutrofilnog integrina Mac-1 i antigena 1 povezanog sa funkcijom limfocita (LFA-1).Aktivirani Mac-1 se vezuje za GPIb ili GPIIb/IIIa na trombocitima preko fibrinogena, čime se stabilizuje interakcija između neutrofila i trombocita.Osim toga, aktivirani LFA-1 može se kombinirati s molekulom međustanične adhezije trombocita 2 kako bi dodatno stabilizirao kompleks neutrofila i trombocita kako bi promovirao dugotrajnu adheziju sa stanicama.
Trombociti i leukociti igraju ključnu ulogu u urođenim i adaptivnim imunološkim odgovorima
Tijelo može prepoznati strana tijela i ozlijeđena tkiva u akutnim ili kroničnim bolestima kako bi pokrenulo kaskadnu reakciju zacjeljivanja rana i put upale.Urođeni i adaptivni imuni sistem štiti domaćina od infekcije, a bela krvna zrnca igraju važnu ulogu u preklapanju između ova dva sistema.Konkretno, monociti, makrofagi, neutrofili i prirodne ćelije ubice igraju ključnu ulogu u urođenom sistemu, dok limfociti i njihove podgrupe imaju sličnu ulogu u adaptivnom imunološkom sistemu.
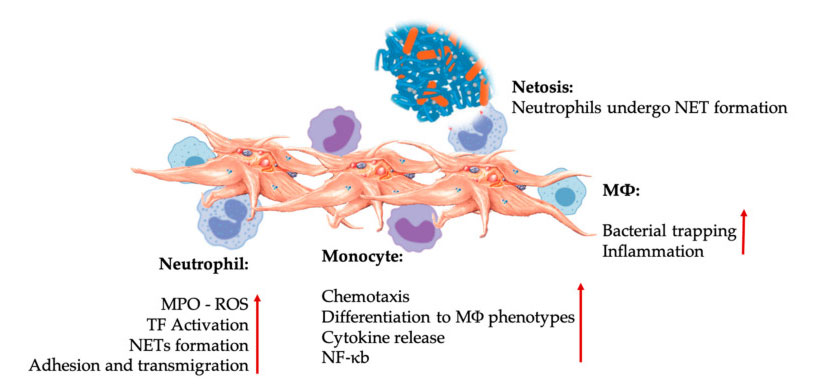
Interakcije trombocita i leukocita u interakcijama urođenih imunoloških stanica.Trombociti stupaju u interakciju sa neutrofilima i monocitima, i konačno sa M Φ Interaguju, prilagođavaju i povećavaju njihove efektorske funkcije.Ove interakcije trombocita i leukocita dovode do upale kroz različite mehanizme, uključujući NETozu.Skraćenice: MPO: mijeloperoksidaza, ROS: reaktivne vrste kiseonika, TF: tkivni faktor, NET: ekstracelularna zamka neutrofila, NF- κ B: Nuklearni faktor kapa B, M Φ: Makrofagi.
Urođeni imuni sistem
Uloga urođenog imunog sistema je da nespecifično identifikuje invazivne mikroorganizme ili fragmente tkiva i stimuliše njihovo uklanjanje.Kada se određene molekularne strukture koje se nazivaju receptori za prepoznavanje obrazaca površinske ekspresije (PRR) kombinuju sa molekularnim obrascima povezanim sa patogenom i molekularnim obrascima povezanim sa oštećenjem, urođeni imuni sistem će se aktivirati.Postoje mnoge vrste PRR-a, uključujući Toll-like receptor (TLR) i receptor sličan RIG-1 (RLR).Ovi receptori mogu aktivirati glavni transkripcijski faktor kapa B (NF-κ B) On također reguliše višestruke aspekte urođenog i adaptivnog imunološkog odgovora.Zanimljivo je da trombociti također eksprimiraju različite imunoregulatorne receptorske molekule na svojoj površini i citoplazmi, kao što su P-selektin, transmembranski protein CD40 ligand (CD40L), citokini (kao što je IL-1 β、 TGF-β) i TLR specifičan za trombocite). Dakle, trombociti mogu stupiti u interakciju s različitim imunološkim stanicama.
Interakcija trombocita i bijelih stanica u urođenom imunitetu
Kada trombociti uđu ili napadnu krvotok ili tkivo, trombociti su jedna od stanica koje prve otkrivaju ozljedu endotela i mikrobne patogene.Agregacija trombocita i podsticanje oslobađanja agonista trombocita ADP, trombina i vWF, što rezultira aktivacijom trombocita i ekspresijom trombocitnih hemokinskih receptora C, CC, CXC i CX3C, uzrokujući tako trombocite na inficiranom mjestu ili ozljedu.
Urođeni imuni sistem je genetski predodređen da otkrije napadače, kao što su virusi, bakterije, paraziti i toksini, ili rane i rane tkiva.To je nespecifičan sistem, jer će svaki patogen biti identificiran kao strani ili nesvoj i brzo lociran.Urođeni imuni sistem se oslanja na skup proteina i fagocita, koji prepoznaju dobro očuvane karakteristike patogena i brzo aktiviraju imunološki odgovor kako bi pomogli u eliminaciji napadača, čak i ako domaćin nikada prije nije bio izložen specifičnim patogenima.
Neutrofili, monociti i dendritične ćelije su najčešće urođene imune ćelije u krvi.Njihovo regrutovanje je neophodno za adekvatan rani imunološki odgovor.Kada se PRP koristi u regenerativnoj medicini, interakcija trombocita i bijelih stanica regulira upalu, zacjeljivanje rana i popravak tkiva.TLR-4 na trombocitima stimuliše interakciju trombocita i neutrofila, koja reguliše takozvani oksidativni udar leukocita regulacijom oslobađanja reaktivnih vrsta kiseonika (ROS) i mijeloperoksidaze (MPO) iz neutrofila.Osim toga, interakcija između trombocita-neutrofila i degranulacije neutrofila dovodi do stvaranja neutrofilno-ekstracelularnih zamki (NET).NET se sastoje od neutrofilnog jezgra i drugog intracelularnog sadržaja neutrofila, koji može uhvatiti bakterije i ubiti ih kroz NETozu.Formiranje NET-a je suštinski mehanizam ubijanja neutrofila.
Nakon aktivacije trombocita, monociti mogu migrirati u oboljela i degenerativna tkiva, gdje vrše adhezione aktivnosti i luče upalne molekule koji mogu promijeniti kemotaksiju i proteolitička svojstva.Osim toga, trombociti mogu inducirati aktivaciju monocita NF-κ B za regulaciju efektorske funkcije monocita, što je ključni medijator upalnog odgovora i aktivacije i diferencijacije imunoloških stanica.Trombociti dalje pospješuju endogeni oksidativni nalet monocita kako bi promovirali uništavanje fagocitnih patogena.Oslobađanje MPO je posredovano direktnom interakcijom između trombocita i monocita CD40L-MAC-1.Zanimljivo je da kada P-selektin aktivira trombocite u akutnim i kroničnim inflamatornim stanjima tkiva, hemokini PF4, RANTES, IL-1 β i CXCL-12 iz trombocita mogu spriječiti spontanu apoptozu monocita, ali promovirati njihovu diferencijaciju u makrofage.
Adaptivni imuni sistem
Nakon što nespecifični urođeni imuni sistem prepozna mikrobno ili tkivno oštećenje, specifični adaptivni imuni sistem će preuzeti.Adaptivni sistemi uključuju B limfocite koji se vezuju za antigen (B ćelije) i konvencionalne T limfocite (Treg) koji koordiniraju uklanjanje patogena.T ćelije se mogu grubo podeliti na T ćelije pomoćnice (Th ćelije) i citotoksične T ćelije (Tc ćelije, poznate i kao T ćelije ubice).Th ćelije se dalje dijele na Th1, Th2 i Th17 ćelije, koje imaju ključne funkcije u upali.Th ćelije mogu lučiti proinflamatorne citokine (npr. IFN-γ、 TNF-β) i nekoliko interleukina (npr. IL-17). One su posebno učinkovite u sprječavanju intracelularne virusne i bakterijske infekcije. Th stanice stimuliraju proliferaciju i diferencijaciju stanica uključenih u imuni odgovor Tc ćelije su efektorske ćelije, koje mogu eliminisati ciljane intracelularne i ekstracelularne mikroorganizme i ćelije.
Zanimljivo je da Th2 ćelije proizvode IL-4 i utiču na M Φ polarizaciju, M Φ na vođenu regeneraciju M Φ 2 fenotip, dok se IFN- γ M Φ menja u inflamatorni M Φ 1 fenotip, koji zavisi od doze i vremena citokina.Nakon što se IL-4 aktivira, M Φ 2 indukuje Treg ćelije da se diferenciraju u Th2 ćelije, a zatim proizvodi dodatni IL-4 (petlja pozitivne povratne sprege).Th ćelije pretvaraju M Φ Fenotip je usmjeren na regenerativni fenotip kao odgovor na biološke agense tkivnog porijekla.Ovaj mehanizam se zasniva na dokazima da Th ćelije igraju značajnu ulogu u kontroli upale i popravljanju tkiva.
Interakcija trombocita i bijelih stanica u adaptivnom imunitetu
Prilagodljivi imuni sistem koristi receptore specifične za antigen i pamti prethodno susrećene patogene, te ih uništava kada naknadno naiđe na domaćina.Međutim, ovi adaptivni imunološki odgovori razvijali su se sporo.Konias et al.Pokazuje da komponenta trombocita doprinosi percepciji rizika i obnavljanju tkiva, te da interakcija između trombocita i leukocita potiče aktivaciju adaptivnog imunološkog odgovora.
Tokom adaptivnog imunološkog odgovora, trombociti promovišu odgovore monocita i makrofaga kroz sazrijevanje DC i NK ćelija, što dovodi do specifičnih T i B ćelijskih odgovora.Stoga, komponente granula trombocita direktno utiču na adaptivni imunitet tako što eksprimiraju CD40L, molekul koji je neophodan za regulaciju adaptivnog imunološkog odgovora.Trombociti preko CD40L ne samo da igraju ulogu u prezentaciji antigena, već utiču i na reakciju T ćelija.Liu et al.Utvrđeno je da trombociti regulišu odgovor CD4 T ćelija na složen način.Ova diferencijalna regulacija podskupina CD4 T ćelija znači da trombociti potiču CD4 T ćelije da reaguju na upalne stimuluse, stvarajući tako jake proupalne i antiinflamatorne odgovore.
Trombociti također regulišu adaptivni odgovor posredovan B ćelijama na mikrobne patogene.Dobro je poznato da će CD40L na aktiviranim CD4 T ćelijama pokrenuti CD40 B ćelija, obezbeđujući drugi signal potreban za aktivaciju B limfocita zavisnih od T, naknadnu konverziju alotipa i diferencijaciju i proliferaciju B ćelija.Generalno, rezultati jasno pokazuju različite funkcije trombocita u adaptivnom imunitetu, ukazujući da trombociti povezuju interakciju između T ćelija i B ćelija preko CD40-CD40L, čime se pojačava odgovor B ćelija ovisan o T ćelijama.Osim toga, trombociti su bogati receptorima na ćelijskoj površini, koji mogu potaknuti aktivaciju trombocita i osloboditi veliki broj upalnih i biološki aktivnih molekula pohranjenih u različitim česticama trombocita, čime utječu na urođeni i adaptivni imunološki odgovor.
Proširena uloga serotonina iz trombocita u PRP
Serotonin (5-hidroksitriptamin, 5-HT) ima jasnu ključnu ulogu u centralnom nervnom sistemu (CNS), uključujući toleranciju na bol.Procjenjuje se da se većina ljudskog 5-HT proizvodi u gastrointestinalnom traktu, a zatim kroz cirkulaciju, gdje se apsorbira u trombocitima putem transportera za ponovno preuzimanje serotonina i pohranjuje u gustim česticama u visokoj koncentraciji (65 mmol/L).5-HT je dobro poznati neurotransmiter i hormon koji pomaže u regulaciji različitih neuropsiholoških procesa u CNS-u (centralni 5-HT).Međutim, većina 5-HT postoji izvan CNS-a (periferni 5-HT), a uključen je u regulaciju sistemskih i ćelijskih bioloških funkcija više organskih sistema, uključujući kardiovaskularni, plućni, gastrointestinalni, urogenitalni i trombocitni funkcionalni sistem.5-HT ima metabolizam ovisan o koncentraciji na različitim tipovima stanica, uključujući adipocite, epitelne stanice i bijele krvne stanice.Periferni 5-HT je također snažan imunološki modulator, koji može stimulirati ili inhibirati upalu i utjecati na različite imunološke stanice putem svog specifičnog 5-HT receptora (5HTR).
Parakrini i autokrini mehanizam HT
Aktivnost 5-HT posredovana je njegovom interakcijom sa 5HTRs, što je superfamilija sa sedam članova (5-HT 1 – 7) i najmanje 14 različitih podtipova receptora, uključujući nedavno otkriveni član 5-HT 7, njegov periferni i funkcija u upravljanju bolom.U procesu degranulacije trombocita, aktivirani trombociti luče veliki broj trombocita 5-HT, koji može potaknuti vaskularnu kontrakciju i stimulirati aktivaciju susjednih trombocita i limfocita kroz ekspresiju 5-HTR na endotelnim stanicama, glatkim mišićnim stanicama i imune ćelije.Pacala et al.Proučavan je mitotički učinak 5-HT na vaskularne endotelne stanice i određen je potencijal promicanja rasta oštećenih krvnih žila stimulacijom angiogeneze.Kako su ovi procesi regulirani nije potpuno jasno, ali može uključivati različite dvosmjerne signalne puteve u mikrokolu tkiva za regulaciju funkcija vaskularnih endotelnih stanica i glatkih mišićnih stanica, fibroblasta i imunoloških stanica putem specifičnih 5-HT receptora na ovim stanicama. .Opisana je autokrina funkcija trombocita 5-HT nakon aktivacije trombocita [REF].Oslobađanje 5-HT pojačava aktivaciju trombocita i regrutaciju trombocita u cirkulaciji, što dovodi do aktivacije reakcija kaskade signala i uzvodnih efektora koji podržavaju reaktivnost trombocita.
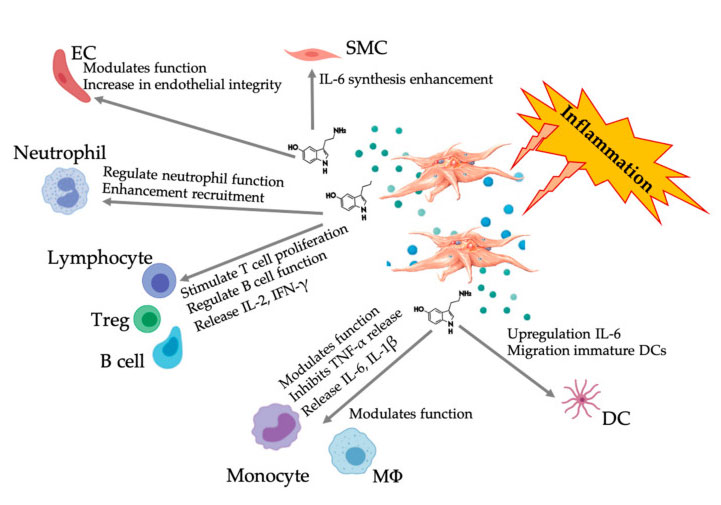
Imunomodulatorni 5-HT efekat
Sve više i više dokaza pokazuje da serotonin može igrati ulogu u različitim 5HTR kao imunomodulatoru.Prema 5HTR izraženom u različitim leukocitima uključenim u inflamatornu reakciju, 5-HT izveden iz trombocita djeluje kao imuni regulator iu urođenom i u adaptivnom imunološkom sistemu.5-HT može stimulirati proliferaciju Treg i regulirati funkcije B stanica, prirodnih stanica ubica i neutrofila regrutirajući DC i monocite na mjesto upale.Nedavne studije su pokazale da 5-HT izveden iz trombocita može regulirati funkciju imunoloških stanica pod određenim uvjetima.Stoga, korištenjem C-PRP, koncentracija trombocita veća od 1 × 10 6/µ L može značajno pomoći u transportu koncentracije 5-HT izvedene iz velikih trombocita u tkivo.U mikrookruženju koje karakteriziraju upalne komponente, PRP može stupiti u interakciju s nekoliko imunoloških stanica koje igraju ključnu ulogu u ovim patologijama, što može utjecati na kliničke rezultate.
Slika koja prikazuje višestruki 5-HT odgovor nakon aktivacije inflamatornih PRP trombocita.Nakon aktivacije trombocita, trombociti oslobađaju svoje granule, uključujući 5-HT u gustim granulama, koji ima širok spektar diferencijalnih efekata na različite imunološke ćelije, endotelne ćelije i ćelije glatkih mišića.Skraćenice: SMC: ćelije glatkih mišića, EC: endotelne ćelije, Treg: konvencionalni T limfociti, M Φ: Makrofagi, DC: dendritske ćelije, IL: interleukin, IFN-γ: Interferon γ。 Modifikovan i prilagođen od Everts et al.i Hull et al.
Analgetski efekat PRP-a
Aktivirani trombociti će osloboditi mnoge proupalne i protuupalne medijatore, koji ne samo da mogu uzrokovati bol, već i smanjiti upalu i bol.Jednom primijenjena, tipična dinamika trombocita PRP-a mijenja mikrookruženje prije popravke i regeneracije tkiva kroz niz složenih puteva povezanih s anabolizmom i katabolizmom, proliferacijom stanica, diferencijacijom i regulacijom matičnih stanica.Ove karakteristike PRP-a dovode do primjene PRP-a u različitim kliničkim patološkim stanjima koja su obično povezana s kroničnim bolom (kao što su sportske ozljede, ortopedske bolesti, bolesti kralježnice i složene kronične rane), iako tačan mehanizam nije u potpunosti utvrđen.
U 2008. godini, Evertz et al.To je prva randomizirana kontrolirana studija koja je prijavila analgetski učinak PRP preparata, koji se priprema iz smeđeg sloja brzine sedimentacije autolognih eritrocita i aktivira autolognim trombinom nakon operacije ramena.Oni su primijetili značajno smanjenje rezultata vizualne analogne skale, korištenje analgetika na bazi opioida i uspješniju postoperativnu rehabilitaciju.Važno je napomenuti da odražavaju analgetski učinak aktiviranih trombocita i spekulišu o mehanizmu trombocita koji oslobađa 5-HT.Ukratko, trombociti miruju u svježe pripremljenom PRP-u.Nakon aktivacije trombocita direktno ili indirektno (faktor tkiva), trombociti mijenjaju oblik i proizvode dovoljno lažne da promovišu agregaciju trombocita.Zatim oslobađaju intracelularne α- I guste čestice.Tkivo tretirano aktiviranim PRP-om će biti napadnuto PGF-om, citokinima i drugim lizozomima trombocita.Tačnije, kada guste čestice otpuste svoj sadržaj, one će osloboditi veliku količinu 5-HT koji regulira bol.Kod C-PRP, koncentracija trombocita je 5 do 7 puta veća od one u perifernoj krvi.Stoga je oslobađanje 5-HT iz trombocita astronomsko.Zanimljivo, Sprott et al.Izvještaj je primijetio da je bol značajno ublažen nakon akupunkture i moksibuscije, koncentracija trombocitnog 5-HT je značajno smanjena, a zatim je povećan nivo 5-HT u plazmi.
Na periferiji, trombociti, mastociti i endotelne ćelije će osloboditi endogeni 5-HT tokom povrede tkiva ili hirurške traume.Zanimljivo je da su u perifernom području otkriveni različiti 5-HT receptori neurona, što je potvrdilo da 5-HT može ometati nociceptivnu transmisiju u perifernom području.Ove studije pokazuju da 5-HT može utjecati na nociceptivnu transmisiju perifernih tkiva kroz 5-HT1, 5-HT2, 5-HT3, 5-HT4 i 5-HT7 receptore.
5-HT sistem predstavlja moćan sistem koji može smanjiti i povećati stepen boli nakon štetne stimulacije.Centralna i periferna regulacija nociceptivnih signala i promjene u 5-HT sistemu su zabilježene kod pacijenata s kroničnim bolom.Posljednjih godina, veliki broj studija se fokusirao na ulogu 5-HT i njegovih odgovarajućih receptora u obradi i regulaciji štetnih informacija, što je rezultiralo lijekovima kao što su selektivni inhibitori ponovnog preuzimanja serotonina (SSRI).Ovaj lijek inhibira ponovni unos serotonina u presinaptičke neurone nakon oslobađanja serotonina.Utječe na trajanje i intenzitet komunikacije serotonina i predstavlja alternativni tretman za kroničnu bol.Potrebna su daljnja klinička istraživanja da bi se jasno razumio molekularni mehanizam regulacije bola 5-HT dobivenog iz PRP-a kod kroničnih i degenerativnih bolesti.
Ostali podaci za rješavanje potencijalnog analgetskog učinka PRP-a mogu se dobiti nakon testa analgetičkog modela na životinjama.Komparativni statistički zaključci u ovim modelima su izazovni jer ove studije sadrže previše varijabli.Ipak, neke kliničke studije bavile su se nociceptivnim i analgetskim efektima PRP-a.Nekoliko studija je pokazalo da pacijenti koji se liječe zbog tendinoze ili suza rotatorne manžete slabo ublažavaju bol.Nasuprot tome, nekoliko drugih studija pokazalo je da PRP može smanjiti ili čak eliminirati bol kod pacijenata s degeneracijom tetiva, OA, plantarnim fasciitisom i drugim oboljenjima stopala i gležnja.Konačna koncentracija trombocita i biološki sastav ćelija identifikovani su kao ključne karakteristike PRP-a, koje pomažu da se uoči konzistentan analgetski efekat nakon primene PRP-a.Ostale varijable uključuju način isporuke PRP-a, tehnologiju primjene, protokol aktivacije trombocita, nivo biološke aktivnosti oslobođenih PGF-a i citokina, tip tkiva primjene PRP-a i vrstu ozljede.
Važno je napomenuti da je Kuffler riješio potencijal PRP-a u ublažavanju boli kod pacijenata sa blagim do teškim kroničnim neuropatskim bolom, sekundarnim nakon oštećenog neregenerativnog živca.Svrha ove studije je istražiti može li se neuropatski bol smanjiti ili povući zbog PRP-a koji potiče regeneraciju aksona i reinervaciju ciljnog živca.Iznenađujuće, među pacijentima koji se liječe, neuropatski bol je još uvijek eliminiran ili ublažen najmanje šest godina nakon operacije.Osim toga, svi pacijenti su počeli da ublažavaju bol u roku od tri sedmice nakon primjene PRP-a.
Nedavno su slični analgetski PRP efekti uočeni u području postoperativne njege rana i kože.Zanimljivo je da su autori izvijestili o fiziološkim aspektima boli u rani povezanim s vaskularnom ozljedom i hipoksijom kožnog tkiva.Također su razgovarali o važnosti angiogeneze u optimizaciji oksigenacije i isporuke nutrijenata.Njihova studija je pokazala da u poređenju sa kontrolnom grupom, pacijenti koji su primali PRP tretman imaju manje bolova i značajno povećanu angiogenezu.Na kraju, Johal i njegove kolege izvršili su sistematski pregled i meta-analizu i zaključili da PRP može smanjiti bol nakon upotrebe PRP-a u ortopedskim indikacijama, posebno kod pacijenata koji primaju vanjski epikondilitis i tretman OA koljena.Nažalost, ova studija nije precizirala efekte bijelih krvnih zrnaca, koncentraciju trombocita ili upotrebu egzogenih aktivatora trombocita, jer bi ove varijable utjecale na ukupnu učinkovitost PRP-a.Optimalna koncentracija PRP trombocita za maksimalno ublažavanje boli nije jasna.U modelu tendinoze kod štakora, koncentracija trombocita je bila 1,0 × 10 6/μ. Na L, bol se može potpuno ublažiti, dok je ublažavanje boli uzrokovano PRP-om sa polovinom koncentracije trombocita značajno smanjeno.Stoga potičemo više kliničkih studija kako bi se istražili analgetski efekti različitih PRP preparata.
PRP i efekat angiogeneze
C-PRP preparati u preciznoj regenerativnoj medicini omogućavaju isporuku biomolekula oslobođenih visokim koncentracijama trombocita aktiviranih na mjestima ciljanog tkiva.Stoga su pokrenute razne kaskadne reakcije koje doprinose imunološkoj regulaciji na licu mjesta, upalnim procesima i angiogenezi kako bi se potaknulo zacjeljivanje i popravak tkiva.
Angiogeneza je dinamičan proces u više koraka koji uključuje klijanje i mikrožile tkiva iz već postojećih krvnih sudova.Angiogeneza je napredovala zahvaljujući različitim biološkim mehanizmima, uključujući migraciju endotelnih ćelija, proliferaciju, diferencijaciju i diobu.Ovi ćelijski procesi su preduvjeti za stvaranje novih krvnih žila.Oni su neophodni za rast već postojećih krvnih sudova kako bi se obnovio protok krvi i podržala visoka metabolička aktivnost popravke tkiva i regeneracije tkiva.Ove nove krvne žile omogućavaju isporuku kisika i hranjivih tvari, te uklanjanje nusproizvoda iz tretiranih tkiva.
Aktivnost angiogeneze se reguliše stimulacijom angiogenog faktora VEGF i antiangiogenih faktora (npr. angiostatin i trombospondin-1 [TSP-1]).U bolesnom i degradiranom mikrookruženju (uključujući nisku napetost kisika, nizak pH i visok nivo mliječne kiseline), lokalni angiogeni faktori će obnoviti aktivnost angiogeneze.
Nekoliko medija rastvorljivih u trombocitima, kao što su osnovni FGF i TGF-β i VEGF mogu stimulisati endotelne ćelije da proizvode nove krvne sudove.Landsdown i Fortier su izvijestili o različitim rezultatima vezanim za sastav PRP-a, uključujući intratrombocitne izvore mnogih angiogenih regulatora.Osim toga, zaključili su da povećanje angiogeneze doprinosi izlječenju MSK bolesti u područjima sa slabom vaskularizacijom, kao što su pucanje meniskusa, ozljeda tetiva i druga područja sa slabom vaskularizacijom.
Promovirajuća i anti-angiogena svojstva trombocita
U posljednjih nekoliko decenija, objavljene studije su dokazale da trombociti igraju ključnu ulogu u primarnoj hemostazi, formiranju ugrušaka, oslobađanju faktora rasta i citokina i regulaciji angiogeneze kao dio procesa popravke tkiva.Paradoksalno, PRP α- Granule sadrže arsenal proangiogenih faktora rasta, antiangiogenih proteina i citokina (kao što su PF4, inhibitor aktivatora plazminogena-1 i TSP-1) i ciljaju oslobađanje specifičnih faktora koji igraju važnu ulogu. .Uloga u angiogenezi.Stoga se uloga PRP-a u kontroli regulacije angiogeneze može definisati aktivacijom specifičnih receptora na površini ćelije, TGF-β Pokreće pro-angiogene i antiangiogene reakcije.Sposobnost trombocita da aktiviraju put angiogeneze potvrđena je u patološkoj angiogenezi i tumorskoj angiogenezi.
Angiogeni faktor rasta izveden iz trombocita i anti-angiogeni faktor rasta, izveden iz α- I gustih i adhezivnih molekula.Što je najvažnije, općenito je prihvaćeno da je ukupni učinak trombocita na angiogenezu proangiogen i stimulirajući.Očekuje se da će PRP terapija kontrolirati indukciju angiogeneze, što će doprinijeti efektu liječenja mnogih bolesti, kao što su zacjeljivanje rana i popravak tkiva.Primjena PRP-a, tačnije primjena PGF-a i drugih trombocitnih citokina u visokim koncentracijama, može inducirati angiogenezu, angiogenezu i arteriogenezu, jer se faktor 1a izveden iz stromalnih stanica veže za CXCR4 receptor na endotelnim progenitorskim stanicama.Bill et al.Pretpostavlja se da PRP povećava ishemijsku neovaskularizaciju, što može biti posljedica stimulacije angiogeneze, angiogeneze i arteriogeneze.U njihovom in vitro modelu, proliferacija endotelnih ćelija i formiranje kapilara bili su inducirani velikim brojem različitih PDG, od kojih je VEGF bio glavni angiogeni stimulator.Drugi važan i suštinski faktor za obnavljanje puta angiogeneze je sinergija između više PGF-ova.Richardson et al.Dokazano je da je sinergistička aktivnost angiogenog faktora trombocitnog faktora rasta-bb (PDGF-BB) i VEGF dovela do brzog formiranja zrele vaskularne mreže u poređenju sa aktivnošću pojedinačnog faktora rasta.Kombinovani efekat ovih faktora nedavno je potvrđen u studiji o poboljšanju cerebralne kolateralne cirkulacije kod miševa sa dugotrajnom hipoperfuzijom.
Ono što je najvažnije, in vitro studija mjerila je proliferativni učinak endotelnih stanica ljudske pupčane vene i različite koncentracije trombocita na odabir uređaja za pripremu PRP-a i strategiju doze trombocita, a rezultati su pokazali da je optimalna doza trombocita bila 1,5 × 10 6 trombocita/μ 50. Promovirati angiogenezu.Previsoka koncentracija trombocita može inhibirati proces angiogeneze, tako da je učinak slab.
Starenje ćelija, starenje i PRP
Starenje ćelija može biti izazvano različitim stimulansima.Ovo je proces u kojem stanice prestaju da se dijele i prolaze kroz jedinstvene fenotipske promjene kako bi se spriječio neograničeni rast oštećenih stanica, što igra važnu ulogu u prevenciji raka.U procesu fiziološkog starenja, starenje ćelijske replikacije će također promovirati starenje stanica, a sposobnost regeneracije MSC-a će biti smanjena.
Efekti starenja i starenje ćelija
In vivo, mnogi tipovi ćelija će stariti i akumulirati se u različitim tkivima tokom starenja, među kojima postoji veliki broj ćelija koje stare.Čini se da se akumulacija ćelija koje stare, povećava sa starenjem, oštećenjem imunološkog sistema, oštećenjem tkiva ili faktorima povezanim sa stresom.Mehanizam ćelijskog starenja je identificiran kao patogeni faktor bolesti povezanih sa starenjem, kao što su osteoartritis, osteoporoza i degeneracija intervertebralnog diska.Različiti stimulansi će pogoršati starenje ćelija.Kao odgovor, sekretorni fenotip povezan sa starenjem (SASP) će lučiti visoke koncentracije proteinskih ćelija i citokina.Ovaj poseban fenotip povezan je sa starenjem ćelija, u kojima luče visoke nivoe upalnih citokina (kao što su IL-1, IL-6, IL-8), faktora rasta (kao što su TGF-β、 HGF, VEGF, PDGF), MMP i katepsin.U poređenju sa mladim ljudima, dokazano je da SAPS raste sa godinama, jer se stabilni proces uništava, što dovodi do starenja ćelija i smanjene sposobnosti regeneracije.Konkretno, kod bolesti zglobova i skeletnih mišića.U tom smislu, imunološko starenje se smatra značajnom promjenom u spektru sekrecije imunoloških stanica, što ukazuje na povećanje koncentracije TNF-a, IL-6 i/ili Il-1b, što dovodi do kronične upale niskog stupnja.Vrijedi napomenuti da je disfunkcija matičnih stanica također povezana sa nećelijskim autonomnim mehanizmima, kao što su starenje stanica, posebno proizvodnja proinflamatornih i antiregenerativnih faktora kroz SASP.
Naprotiv, SASP takođe može stimulisati plastičnost ćelija i reprogramiranje susednih ćelija.Osim toga, SASP može organizirati komunikaciju s različitim imunološkim medijatorima i aktivirati imunološke stanice kako bi promovirale uklanjanje stanica koje stare.Razumijevanje uloge i funkcije stanica koje stare pridonijet će zacjeljivanju i remodeliranju tkiva MSK mišića i kroničnih rana.
Važno je napomenuti da Ritcka i sar.Provedena je opsežna studija i otkrivena je glavna i korisna uloga SASP-a u promicanju plastičnosti ćelija i regeneracije tkiva, te je uveden koncept prolaznog tretmana ostarjelih stanica.Oprezno su spomenuli da je starenje uglavnom blagotvoran i regenerativni proces.
Starenje ćelija i potencijal PRP-a
Kako se broj matičnih ćelija smanjuje, starenje će uticati na performanse matičnih ćelija.Slično, kod ljudi se karakteristike matičnih ćelija (kao što su suhoća, proliferacija i diferencijacija) također smanjuju s godinama.Wang i Nirmala su izvijestili da će starenje smanjiti karakteristike matičnih stanica ćelija tetiva i broj receptora faktora rasta.Studija na životinjama pokazala je da je koncentracija PDGF-a kod mladih konja visoka.Zaključili su da povećanje broja GF receptora i broja GF kod mladih osoba može imati bolji ćelijski odgovor na PRP tretman od starijih osoba kod mladih osoba.Ovi nalazi otkrivaju zašto PRP tretman može biti manje efikasan ili čak neefikasan kod starijih pacijenata sa manje matičnih ćelija i „lošeg kvaliteta“.Dokazano je da je proces starenja hrskavice obrnut i da se period mirovanja hondrocita povećava nakon PRP injekcije.Jia et al.Koristi se za proučavanje mišjih dermalnih fibroblasta in vitro fotostarenja, sa i bez PRP tretmana, kako bi se razjasnio mehanizam suprotstavljanja PGF-u u ovom modelu.PRP grupa je pokazala direktan učinak na ekstracelularni matriks, povećala kolagen tipa I i smanjila sintezu metaloproteinaza, što ukazuje da PRP može suprotstaviti starenje stanica, kao i kod degenerativne MSK bolesti.
U drugoj studiji, PRP je korišten za prikupljanje ostarjelih matičnih stanica koštane srži od ostarjelih miševa.Utvrđeno je da PRP može oporaviti različite funkcije matičnih stanica od starenja, kao što su proliferacija stanica i formiranje kolonija, te rekonstruirati markere povezane sa starenjem stanica.
Nedavno su Oberlohr i njegove kolege opsežno proučavali ulogu starenja ćelija u slabljenju regeneracije mišića i procijenili PRP i plazmu siromašnu trombocitima (PPP) kao opcije biološkog tretmana za popravak skeletnih mišića.Oni su zamislili da će PRP ili PPP tretman za popravku skeletnih mišića biti zasnovan na biološkim faktorima prilagođenim za SASP specifične ćelijske markere i drugim faktorima koji dovode do razvoja fibroze.
Razumno je vjerovati da prije primjene PRP-a, ciljano starenje ćelija može poboljšati karakteristike regeneracije efikasnosti biološkog tretmana smanjenjem lokalnih SASP faktora.Predloženo je da je još jedna opcija za poboljšanje rezultata PRP i PPP tretmana za regeneraciju skeletnih mišića da se selektivno uklanja starenje stanica pomoću čistača starenja.Nema sumnje da su nedavni rezultati istraživanja o uticaju PRP-a na starenje ćelija i starenje fascinantni, ali su još uvek u početnoj fazi.Stoga je nerazumno davati bilo kakve sugestije u ovom trenutku.
(Sadržaj ovog članka se ponovo štampa, a mi ne dajemo nikakvu izričitu ili impliciranu garanciju za tačnost, pouzdanost ili potpunost sadržaja sadržanog u ovom članku, i nismo odgovorni za mišljenja u ovom članku, molimo da razumete.)
Vrijeme objave: Mar-01-2023